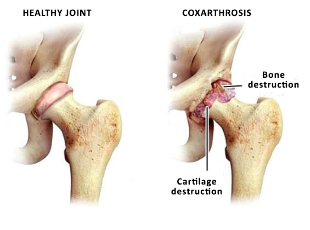
Deformans - εκφυλιστική ασθένεια, που οδηγεί σε καταστροφή της άρθρωσης του ισχίου και έχει χρόνιο χαρακτήρα του ρεύματος. Είναι πιο συχνή σε ανώτερους τις ηλικιακές ομάδες. Αρρωσταίνουν πιο συχνά τις γυναίκες από τους άνδρες.
Η έναρξη της νόσου - μια σταδιακή, αναπτύσσεται αργά. Μπορεί να επηρεάσει ένα κοινό ή και τα δύο. Είναι ο πιο κοινός τύπος της οστεοαρθρίτιδας.
Γιατί αναπτύσσεται η ασθένεια;
Deformans μερικοί ασθενείς συνοδεύει τη φυσική διαδικασία γήρανσης του οργανισμού και είναι δυστροφία των ιστών της άρθρωσης του ισχίου. Για την εμφάνιση επηρεάζουν παράγοντες όπως:
- μειωμένη διατροφή των ιστών;
- συγγενής ανωμαλία του ισχίου, ιδίως, δυσπλασία;
- κόψτε το τραύμα περιοχή της πυέλου;
- μετα-λοιμώδεις deformans;
- άσηπτη νέκρωση της κεφαλής του ισχίου;
- νόσου Pertesa (osteochondropathy).
Δυστυχώς, να προσδιορίσετε την αιτία της νόσου δεν είναι πάντα δυνατό και η παθολογία του ισχίου ονομάζεται ιδιοπαθής coxarthrosis - δηλαδή, τα αίτια του οποίου δεν έχουν εγκατασταθεί. Αυτό αποτελεί κίνητρο για συνεχή έρευνα ζήτημα. Διεξάγονται επιστημονικές εργασίες σε αυτόν τον τομέα και οι γιατροί κατέληξαν στο συμπέρασμα ότι το μεγαλύτερο κίνδυνο deformansа παρατηρείται σε ακόλουθες ασθενείς ασθενείς:
- Κληρονομική προδιάθεση στην παθολογία. Οι ασθενείς, των οποίων οι γονείς πάσχουν από παθήσεις του χόνδρου και των οστών, στις περισσότερες περιπτώσεις, θα έχετε παρόμοια προβλήματα;
- Το υπερβολικό βάρος. Σημαντική η μάζα του σώματος είναι το φορτίο στις αρθρώσεις, που και χωρίς να εκτίθενται τακτικά στη δουλειά;
- Μεταβολικές διαταραχές, σακχαρώδη διαβήτη. Αυτό οδηγεί σε κακή την είσοδο του οξυγόνου και των θρεπτικών ουσιών στους ιστούς της άρθρωσης, γιατί χάνουν τις ιδιότητές τους.
Γνωρίζοντας τους παράγοντες κινδύνου της νόσου, μπορείτε να σχεδιάσετε προληπτικά μέτρα για την πρόληψη.
Πώς να αναγνωρίσει την παθολογία ισχίου;
Συμπτωματολογία deformansа εξαρτάται από τα ανατομικά χαρακτηριστικά του μυοσκελετικού συστήματος, τα αίτια της παθολογίας και το στάδιο της διαδικασίας. Εξετάστε βασικές κλινικές εκδηλώσεις:
- πόνος του ισχίου;
- ακτινοβολία πόνο στο γόνατο, ισχίο, βουβωνικό περιοχή;
- δυσκαμψία κίνηση;
- περιορισμένη κινητικότητα;
- διαταραχές με τα πόδια, χωλότητα;
- μείωση της μάζας των μυών του μηρού;
- μείωση κατεστραμμένο άκρο.
Η κλινική εικόνα αντιστοιχεί εσωτερικές αλλαγές στους ιστούς της άρθρωσης. Τα συμπτώματα αυξάνονται σταδιακά και στα πρώτα στάδια ο ασθενής δεν πληρώνει τους δέουσα προσοχή. Είναι επικίνδυνο, γιατί είναι στην αρχή της διαδικασίας θεραπεία φέρνει μεγαλύτερη επίδραση.
Τα κλινικά και ακτινολογικά βαθμό deformansа
Παρακάτω αναφέρονται τα συμπτώματα της νόσου, ειδικά για κάθε βαθμό.
- 1 βαθμό. Ο ασθενής αισθάνεται περιοδικός πόνος και δυσφορία. Δυσάρεστη αίσθηση ενοχλούν μετά από σωματική άσκηση, μακροχρόνια θέση σε στατική θέση. Πόνος εντοπίζεται στην περιοχή του ισχίου και υποχωρεί μετά τις διακοπές. Σε αυτό το στάδιο της διαδικασίας δεν έχει σπάσει βάδισμα και όχι βράχυνση του ποδιού. Αλλαγές ορατές σε ακτινογραφία - στενεύει τις αρθρώσεις σχισμή, εμφανίζονται οστεόφυτα της (οστικές διάδοσης).
- 2 βαθμό. Αυξάνει την ένταση του πόνου, μπορεί να εμφανιστεί κατά τη διάρκεια των διακοπών και ακτινοβολεί σε γειτονικές περιοχές του σώματος. Εμφανίζεται η χωλότητα, αφού ο άνθρωπος καιρό ή από υπερτάσεις. Περιορίζεται ο όγκος των κινήσεων σε άρθρωση. Παράλληλα αναπτύσσονται οι αλλαγές x-ray σχεδίων: κινείται η κεφαλή του μηριαίου οστού, οστεόφυτα της αναπτύσσονται στην εσωτερική και εξωτερική περιοχή της κοτύλης.
- 3 στάδιο. Πόνος αποκτά μόνιμο χαρακτήρα, εμφανίζεται στο φως της ημέρας και τη νύχτα. Είναι πολύ χειρότερα βάδισμα, εμφανίζεται μόνιμη χωλότητα. Αισθητά μειωμένη κινητική λειτουργία, ατροφία των μυών των ποδιών. αλλαγή του μυϊκού ιστού οδηγεί στο γεγονός ότι το πόδι είναι λίγο "τεντώνει" και γίνεται μικρότερη. Αυτό οδηγεί σε παραμόρφωση της στάσης του σώματος και παραμόρφωση του σώματος. Ακτινογραφία σε αυτό το στάδιο της διαδικασίας: ολική συρρίκνωση ρωγμές ανάμεσα στις επιφάνειες της άρθρωσης, η παραμόρφωση της κεφαλής του μηριαίου οστού, μια σημαντική αύξηση οστεόφυτα.
Διαγνωστικό πρόγραμμα με την ασθένεια
Η βασική μέθοδος διάγνωσης είναι η ακτινολογική. Χρησιμοποιήστε το για να καθορίσει την παρουσία της νόσου και το στάδιο. Στην ακτινογραφία αναλύουν τη δομή του κοινού για το θέμα της συστολής της αρθρικής σχισμής, οστεόφυτα, καταστροφή κεφάλι χακλ.
Εάν υπάρχει ανάγκη για μελέτη της κατάστασης των μαλακών ιστών - η κβαντική τομογραφία. Σας επιτρέπει να εξερευνήσετε λεπτομερώς την κατάσταση χόνδρων φάσης του κοινού, καθώς και των μυών hip περιοχή.
Σύγχρονες μέθοδοι και της κατεύθυνσης της θεραπείας deformansа ισχίου
Θεραπεία deformansа μπορεί να είναι συντηρητική και χειρουργική. Θεραπεία deformansа στοχεύει στην επίτευξη των ακόλουθων στόχων:
- μείωση των εκδηλώσεων της;
- η αποκατάσταση της κινητικής δραστηριότητας;
- αποκατάσταση και αποκατάσταση της αναπηρίας;
- πρόληψη επιπλοκών;
- βελτίωση της ποιότητας ζωής του ασθενούς.
Η έναρξη της θεραπείας έγκειται στην τροποποίηση των παραγόντων κινδύνου. Για να γίνει αυτό, ο γιατρός συνιστά τις ακόλουθες δραστηριότητες:
- κανονικοποίηση του δείκτη μάζας σώματος;
- παραίτηση από τις κακές συνήθειες;
- πλήρη διατροφή;
- κανονικοποίηση της φυσικής δραστηριότητας;
- ισορροπημένη κατανάλωσης;
- υγιή ύπνο.
Η συντηρητική θεραπεία διακρίνονται: φαρμακευτική και μη-φαρμάκων. Η φαρμακευτική θεραπεία περιλαμβάνει μη στεροειδή αντιφλεγμονώδη φάρμακα, αναλγητικά, chondroprotectors. Μπορούν να μειώσουν τη φλεγμονή στους ιστούς της άρθρωσης, εξαλείφει το οίδημα και πόνος, αποκαθιστούν τον όγκο των μετακινήσεων και βελτιώνουν την κατάσταση του ιστού χόνδρου.
Μη-φαρμάκων η θεραπεία περιλαμβάνει, μεταξύ άλλων, μασάζ της πληγείσας περιοχής. Αυτό διεγείρει τους μυς, αντιμετωπίζει τους δυστροφία είναι η πρόληψη και βράχυνση του σκέλους. Ένα ολοκληρωμένο και επαγγελματικό μασάζ διεγείρει τη ροή του αίματος στην περιοχή του ισχίου, και αυτό με τη σειρά του, οδηγεί σε ομαλοποίηση του μεταβολισμού στους ιστούς. Παρακαλείστε να σημειώσετε ότι το μασάζ δεν είναι πάντα χρήσιμο όταν coxarthrosis - γίνεται μόνο μεταξύ εξάρσεις και σε ορισμένα στάδια της διαδικασίας. Να αντιστοιχίσετε μπορεί ο θεράπων γιατρός μπορεί να προτείνει τεχνικές μασάζ, συχνότητα διαδικασίες και τη διάρκεια του μαθήματος.
Απαραίτητη προϋπόθεση της θεραπείας - θεραπευτική άσκηση. Είναι η πρόληψη συσπάσεις και της εξέλιξης της νόσου. Η άσκηση πρέπει να γίνεται σε καθημερινή βάση, μόνο τότε θα έχουν αποτέλεσμα. Γυμναστική επιλεγεί ξεχωριστά και διορίζεται από το γιατρό σας. Ασκήσεις βελτιώνουν τη συνολική υγεία, μειώνει τον κίνδυνο συναισθηματικές διαταραχές, την ενίσχυση της δύναμης του σώματος.
Φυσιοθεραπεία - άλλη μέθοδος που εφαρμόζει κατά coxarthrosis. Αυτό μπορεί να είναι της θεραπείας με λάσπη, ιαματικά λουτρά και τα ντους, μαγνητική θεραπεία. Χρησιμοποιείται electro - και φωνοφόρεσης με φάρμακα.
Αν αναφέρονται θεραπείες δεν έφερε αποτέλεσμα ή εφαρμόζονται με καθυστέρηση - απαιτείται χειρουργική θεραπεία.
Χειρουργική επέμβαση όταν coxarthrosis
Η χειρουργική θεραπεία εφαρμόζεται με την αναποτελεσματικότητα συντηρητικές μεθόδους. Αυτό ισχύει ιδιαίτερα όταν αργά μια διάγνωση. Σύγχρονες χειρουργικές τεχνικές και ποιοτικές παροχές του λειτουργικού σας επιτρέπουν να επαναφέρετε τη δομή και τη λειτουργία της άρθρωσης, να επιστρέψει στον άνθρωπο τον όγκο των μετακινήσεων και κανονική ποιότητα ζωής. Η πιο αποτελεσματική μέθοδος χειρουργικής θεραπείας είναι η αρθροπλαστική του ισχίου.
Ενδείξεις για χειρουργική παρέμβαση είναι:
- coxarthrosis 2-3 βαθμό;
- καμία επίδραση της θεραπείας;
- ολική περιορισμός των κινήσεων, με τα πόδια.
Αντενδείξεις που δεν σας επιτρέπουν να εκτελέσετε μια λειτουργία:
- decompensated κατάσταση των νεφρών, της καρδιάς, του ήπατος;
- ψυχική ασθένεια;
- η οξεία φάση της φλεγμονής στο σώμα.
Ακριβώς για αυτό γίνεται προεγχειρητική διάγνωση. Ωστόσο, αν έχετε τη δυνατότητα να προσαρμόσετε την κατάσταση - ο ασθενής προετοιμάζεται για την επέμβαση και μετά από αυτό γίνεται η παρέμβαση.
Η χειρουργική επέμβαση συνίσταται στην αφαίρεση των κατεστραμμένων ιστών και την εγκατάσταση της πρόσθεσης. Υπάρχουν διάφορα μοντέλα εμφυτεύματα. Διαφέρουν οι μέθοδοι σύνδεσης τους στο ζάρια – τσιμέντο και cementless, το υλικό από το οποίο είναι κατασκευασμένο endoprosthesis. Για όλα τα χαρακτηριστικά του endoprosthesisа και περιπλοκές χειρουργική επέμβαση μπορεί να λάβει πληροφορίες σχετικά με την διαβούλευση με το γιατρό.
Η περίοδος αποκατάστασης μετά από χειρουργική θεραπεία
Από την πρώτη ημέρα μετά από χειρουργική επέμβαση αποκατάστασης υπό την επίβλεψη ενός γιατρού. Πρώτα είναι να εκτελέσετε τις παθητικές κινήσεις και, στη συνέχεια, το φορτίο σταδιακά αυξάνονται. Το περπάτημα, για πρώτη φορά επιτρέπεται μόνο με τις πατερίτσες, επιτρέπεται κάθισμα και οκλαδόν.
Φυσικά, σε πρώτο χρόνο μετά την επέμβαση, υπάρχουν περιορισμοί φορτία. Αυτό δεν πρέπει να φοβόμαστε γιατί χωρίς την επέμβαση τα όρια αυτά σώζονται μέχρι το τέλος της ζωής του. Μειωμένη σωματική δραστηριότητα μετά από χειρουργική θεραπεία είναι απαραίτητη για την ενίσχυση της θέσης endoprosthesisа, την αποκατάσταση της ακεραιότητας των οστών, την επούλωση των πληγών. Μέσα σε 2 μήνες θα πρέπει να εξαιρεθούν αθλητικές δραστηριότητες, η σωματική άσκηση στην άρθρωση, παρατεταμένη περπάτημα και ορισμένα είδη άσκησης. Μετά την πλήρη αποκατάσταση άνθρωπος επιστρέφει στην ολοκληρωμένη ζωή, μπορεί να κάνει αθλητισμό και ενεργά είδη αναψυχής.
Το χρονοδιάγραμμα της υπηρεσίας endoprosthesisа: η πλειοψηφία των επιχειρήσεων δηλώνει το ποσοστό επιβίωσης είναι περίπου 90% στο χρονοδιάγραμμα εξέτασης πριν από 15 χρόνια.































